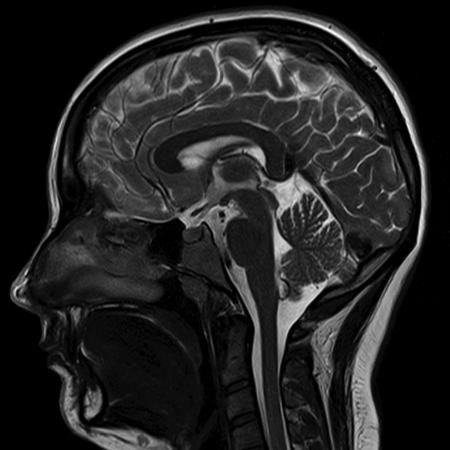
 Магнитно-резонансная томография головного мозга является методом диагностики сосудистых заболеваний, в том числе нарушений мозгового кровообращения, причины головных болей, головокружений и т.д.
Магнитно-резонансная томография головного мозга является методом диагностики сосудистых заболеваний, в том числе нарушений мозгового кровообращения, причины головных болей, головокружений и т.д.При проведении МРТ-исследования не используется рентгеновского излучения, поэтому этот вид диагностики абсолютно безвреден для пациента.
Когда назначается МРТ головного мозга:
Врач может направить пациента на обследование при наличии у него следующих показаний:
— частые головные боли;
— головокружения;
— нарушения координации;
— рвота и тошнота неясной этиологии;
— потеря зрения или слуха, не являющиеся последствием ЛОР- заболеваний или заболеваний глаз, нарушения речи;
— снижение интеллекта, памяти;
— параличи, судороги;
— боли в зоне шеи, не связанные с патологиями позвоночника и мышц и другие симптомы.
Также МРТ головного мозга может назначаться для диагностики последствий черепно-мозговых травм, контроля результатов оперативного вмешательства.
Что показывает МРТ головного мозга:
Обследование позволяет диагностировать следующие заболевания и патологии:
— опухоли;
— болезнь Альцгеймера и другие виды деменций;
— рассеянный склероз;
— патологии сосудов (стенозы, мальформации, аневризмы);
— заболевания внутреннего уха, орбит;
— инсульты и их последствия;
— заболевания гипофиза и так далее.
Проведение МРТ головного мозга позволяет получить все необходимые врачу сведения о состоянии вещества больших полушарий мозга и мозжечка, ликворопроводящих путей, крупных сосудов, визуализировать краниовертебральный переход.
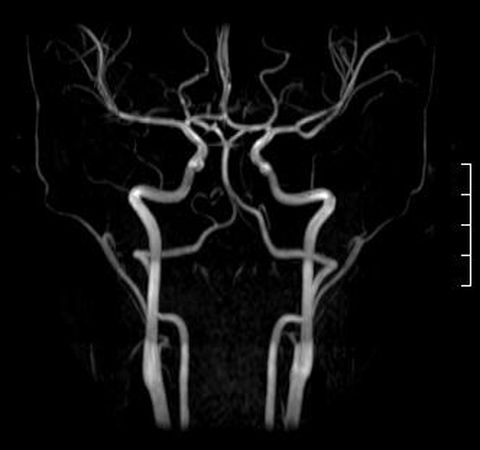 МР-ангиография сосудов головного мозга считается не только безопасным, но и самым информативным исследованием отклонений в этой области. Среди основных преимуществ диагностики — отсутствие необходимости проводить неприятную пункцию артерии. Благодаря методу ангиографии сосудов мозга врач получает возможность оценить состояние сосудистой системы головного мозга и биологические процессы в мозговых тканях. Результат – точный диагноз и целенаправленное лечение.
МР-ангиография сосудов головного мозга считается не только безопасным, но и самым информативным исследованием отклонений в этой области. Среди основных преимуществ диагностики — отсутствие необходимости проводить неприятную пункцию артерии. Благодаря методу ангиографии сосудов мозга врач получает возможность оценить состояние сосудистой системы головного мозга и биологические процессы в мозговых тканях. Результат – точный диагноз и целенаправленное лечение.Показания к ангиографии сосудов головного мозга:
Врач выдаст направление на МР-ангиографию сосудов головного мозга в случае, если пациент:
— жалуется на регулярные головные боли, сопровождающиеся головокружением и нарушением зрения, слуха;
— нуждается в исследовании последствий травмы головы;
— перенес инсульт;
— болен ишемической болезнью сосудов головного мозга;
— страдает вегетососудистой дистонией.
Противопоказания к ангиографии сосудов головного мозга:
Среди факторов, противопоказанных к ангиографии сосудов головного мозга, различают абсолютные и относительные.
В первую группу входят наличие кардиостимулятора, электронных имплантатов, первый триместр беременности и хроническая почечная недостаточность.
Вторая группа включает в себя клаустрофобию, протезы клапанов сердца, инсулиновые насосы и нервные стимуляторы. Также сюда относят беременность, т.к. не все пациентки в этот период в состоянии перенести исследование.
Безопасность ангиографии сосудов головного мозга:
Ангиография сосудов головного мозга, цена которой варьируется на сегодняшний день по причине ряда факторов, является безопасным, современным и самым информативным методом. Как правило, при отсутствии противопоказаний, врачи отправляют пациентов на исследование, чтобы диагностировать заболевание и определить курс лечения.
Ангиография сосудов мозга призвана предотвратить развитие серьезных заболеваний. Сегодня это ведущий метод диагностики заболеваний сосудов мозга. Дело в том, что с помощью ангиографии сосудов мозга можно создать трехмерное изображение, на котором врач может обнаружить аневризмы, тромбы, гематомы и принять соответствующие меры вовремя.
Широкий спектр программ и режимов ангиографии сосудов мозга позволяет выработать индивидуальный подход к каждому пациенту, избежав неточностей в программе лечения. Преимуществом является и оптимальная стоимость исследования. Впрочем, чтобы уточнить цену, стоит дополнительно проконсультироваться со специалистом.
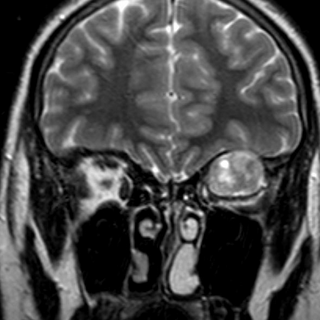 Магнитно-резонансная томография (МРТ) пазух носа позволяет безошибочно выявлять воспалительные процессы, опухолевые и прочие заболевания.
Магнитно-резонансная томография (МРТ) пазух носа позволяет безошибочно выявлять воспалительные процессы, опухолевые и прочие заболевания.Запущенные заболевания в этой области могут привести как к потере обоняния, так и отразиться на функционировании других органов.
Что показывает и когда назначается МРТ придаточных пазух носа:
Показания для МРТ придаточных пазух носа:
— головные боли, причина которых не установлена (подозрение на ликворный свищ, полип или опухолевый процесс в области крыши решетчатой кости);
— воспаление придаточных пазух носа;
— аллергический ринит;
— грибковый синусит (воспаление придаточных пазух носа, вызванное грибками);
— подозрение на доброкачественную опухоль придаточных пазух носа;
— подтверждение диагноза злокачественной опухоли, определение степени вовлеченности в опухолевый процесс окружающих тканей;
— врождённые аномалии развития костей черепа, в частности, около носовых пазух;
— диагностика кист придаточных пазух носа, уточнение структуры их содержимого;
— диагностика гематосинуса (кровоизлияния в носовую пазуху), дифференциальная диагностика с гнойным синуситом.
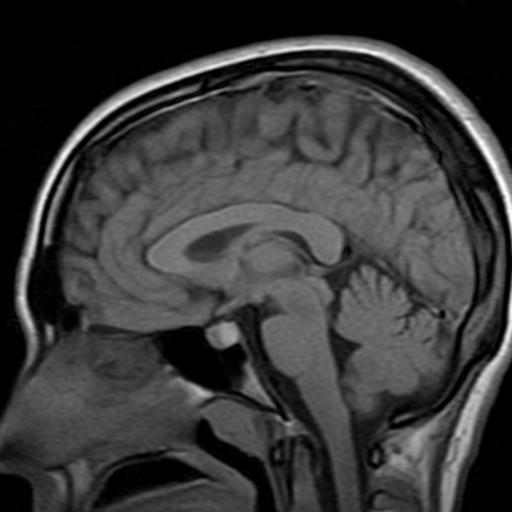 Ведущим методом обследования турецкого седла и гипофиза является МРТ. На томограмме с высокой точностью можно обнаружить не только объемные процессы в области обследования, но и дифференцировать диагностику по разным основаниям. Только на МРТ гипофиза можно выявить микроаденомы, которые из-за малых величин (менее 5-6 мм) не определяются другими методами обследования. Около 10-15% от всех внутричерепных новообразований относятся к аденоме гипофиза. Аденома гипофиза – это опухоль аденогипофиза (передней доли железы, доброкачественная). Злокачественные опухоли – аденокарциномы, встречаются значительно реже, но возможность их появления необходимо учитывать в клинической картине заболевания. Показаниями к проведению исследования МРТ-диагностики гипофиза: нарушение функций глаз; травмы; сосудистые заболевания; инфекционные заболевания; судороги; нарушения ориентации и памяти; постоянные головные боли, как с локализацией, так и без таковой; эндокринные нарушения. С помощью МРТ головного мозга и гипофиза можно не только обнаружить новообразования, но и отследить их положение в турецком седле, исследовать взаимоотношение с хиазмой, тканями вокруг нее, нервами(зрительными) и увидеть инфильтрацию в начальной стадии. В случае подозрения на злокачественное образование проводят МРТ-диагностику с контрастом. Аденокарциномы можно характеризовать отсутствием четкости в границах с окружающими тканями, неправильной формой и неоднородной структурой. Во время МРТ-диагностики гипофиза с контрастом, у врача есть возможность детализировать исследования патологических и структурных изменений, оценить с максимальной вероятностью все патологические, физиологические и физико-химические процессы головного мозга. Магнитно-резонансная томография дает возможность проведения различных исследований мозга (в частности, функциональных), которые основываются на трансформациях его локальной активности. Данный вид диагностики гипофиза может проводиться без прямой пункции артерии.
Ведущим методом обследования турецкого седла и гипофиза является МРТ. На томограмме с высокой точностью можно обнаружить не только объемные процессы в области обследования, но и дифференцировать диагностику по разным основаниям. Только на МРТ гипофиза можно выявить микроаденомы, которые из-за малых величин (менее 5-6 мм) не определяются другими методами обследования. Около 10-15% от всех внутричерепных новообразований относятся к аденоме гипофиза. Аденома гипофиза – это опухоль аденогипофиза (передней доли железы, доброкачественная). Злокачественные опухоли – аденокарциномы, встречаются значительно реже, но возможность их появления необходимо учитывать в клинической картине заболевания. Показаниями к проведению исследования МРТ-диагностики гипофиза: нарушение функций глаз; травмы; сосудистые заболевания; инфекционные заболевания; судороги; нарушения ориентации и памяти; постоянные головные боли, как с локализацией, так и без таковой; эндокринные нарушения. С помощью МРТ головного мозга и гипофиза можно не только обнаружить новообразования, но и отследить их положение в турецком седле, исследовать взаимоотношение с хиазмой, тканями вокруг нее, нервами(зрительными) и увидеть инфильтрацию в начальной стадии. В случае подозрения на злокачественное образование проводят МРТ-диагностику с контрастом. Аденокарциномы можно характеризовать отсутствием четкости в границах с окружающими тканями, неправильной формой и неоднородной структурой. Во время МРТ-диагностики гипофиза с контрастом, у врача есть возможность детализировать исследования патологических и структурных изменений, оценить с максимальной вероятностью все патологические, физиологические и физико-химические процессы головного мозга. Магнитно-резонансная томография дает возможность проведения различных исследований мозга (в частности, функциональных), которые основываются на трансформациях его локальной активности. Данный вид диагностики гипофиза может проводиться без прямой пункции артерии.Показания для проведения МРТ гипофиза:
— Головные боли неясного генеза;
— Нарушения зрения неясного генеза или глазо-двигательные нарушения;
— Нарушения менструального цикла у женщин;
— Нарушения обмена веществ (изменения веса);
— Нарушения эректильной функции;
— Дисгормональные нарушения и изменения выработки гормонов с различными клиническими проявлениями такие акромегалия синдром Иценко-Кушинга.
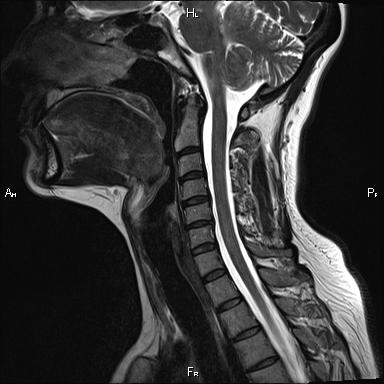 Магнитно-резонансная томография шейного отдела позвоночника является высокоинформативным инструментом диагностики. Обследование позволяет точно определить заболевания и повреждения позвоночного столба и спинного мозга, а также показывает все изменения, происходящие в дисках и окружающих мягких тканях. При проведении МРТ не используется рентгеновского излучения, поэтому этот вид диагностики абсолютно безвреден для пациента.
Магнитно-резонансная томография шейного отдела позвоночника является высокоинформативным инструментом диагностики. Обследование позволяет точно определить заболевания и повреждения позвоночного столба и спинного мозга, а также показывает все изменения, происходящие в дисках и окружающих мягких тканях. При проведении МРТ не используется рентгеновского излучения, поэтому этот вид диагностики абсолютно безвреден для пациента.Когда назначается обследование:
Врач может рекомендовать пациенту сделать МРТ при наличии следующих симптомов:
— скованность и прочие неприятные ощущения в шее;
— головные боли неустановленной причины;
— боли в руке, шее в покое и при движении;
— травмы шейного отдела позвоночника (переломы, нестабильность позвоночника);
нарушения зрения, потеря сознания и прочие проявления нарушения мозгового кровообращения и так далее;
— головокружения;
— шум в ухе, снижение слуха.
Обследование может понадобиться при подготовке к операции и в послеоперационный период для оценки состояния пациента в динамике.
Что показывает МРТ шейного отдела:
Проведение МРТ шейного отдела позвоночника позволяет обнаружить следующие заболевания и патологии:
— выбухания дисков, грыжи;
— злокачественные и доброкачественные опухоли, метастазы;
— сужение позвоночного канала;
— рассеянный склероз;
— остеохондроз;
— аномальное расположение, сдавливание позвоночных артерий;
— заболевания спинного мозга и оболочек (арахноидиты, миелиты) и так далее;
— сосудистые заболевания спинного мозга и позвоночника.
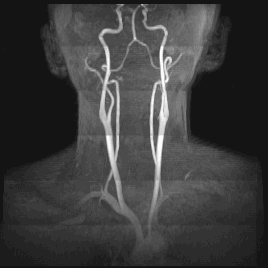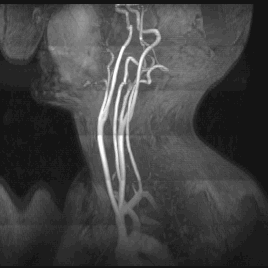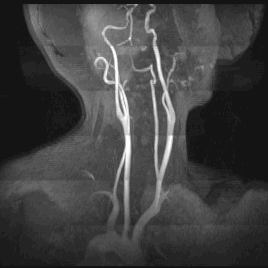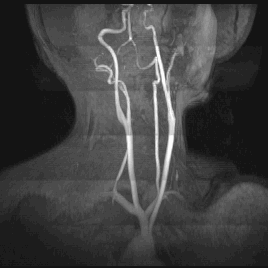
Какие патологии способна выявить МРТ сосудов шеи?
— новообразования;
— сосудистая аневризма;
— диссекция стенки сонной артерии;
— тромбофлебит;
— аномалии размеров сосудов и вен, а также их расположения;
— васкулит;
— сращение вен, извитость сонной артерии;
— внедрение в сосуды опухолей мягких тканей, сдавливание сосудов рубцовой тканью после операций или травм.
Вышеупомянутые заболевания вызывают также нарушение кровоснабжения головного мозга, что негативно сказывается на состоянии здоровья и самочувствии человека. Зачастую именно МРТ дает возможность поставить точный диагноз, подтвердить или опровергнуть наличие какой-либо болезни.
Показания для проведения МРТ сосудов шеи:
— резкие изменения артериального давления;
— приступы головной боли, потемнение в глазах, нарушения сна, памяти;
— травмы данной области;
— обмороки и предобморочные состояния;
— двоение в глазах, нарушение речи и глотания.
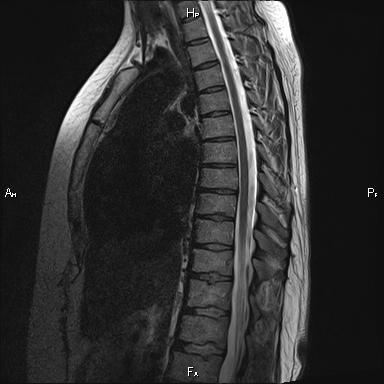
Магнитно-резонансная томография грудного отдела позвоночника позволяет определить нарушения не только в позвонках и межпозвоночных дисках, но и исследовать близлежащие структуры. Качественное МР-исследование отразит наличие травмы, изменения спинного мозга, суставов позвоночника, паравертебральных связок, выявит разнообразные аномалии развития, деформации позвоночного канала. Томография позволит увидеть признаки нарушения кровообращения, воспаления спинного мозга, признаки опухолевого роста, а также дегенеративно-дистрофические процессы.
При проведении МРТ не используется рентгеновское излучение, поэтому этот вид диагностики абсолютно безвреден для пациента.
Когда назначается МРТ грудного отдела позвоночника:
Врач может предложить пациенту пройти обследование при наличии у него следующих симптомов:
— скованность, боли в грудном отделе;
— ощущение «мурашек», онемения;
— «прострелы» в спине;
— ощутимая слабость в ногах и прочие симптомы, указывающие на патологию спинного мозга или позвоночника на данном уровне;
— неприятные ощущения в зоне грудного отдела в покое или при движениях, которые возникли после травмы.
Что показывает МРТ грудного отдела позвоночника:
Исследование позволяет врачам успешно диагностировать следующие заболевания и патологии:
— аномалии развития спинного мозга, позвонков;
— грудной остеохондроз; — грыжи межпозвоночных дисков - причины корешкового синдрома, которые невозможно обнаружить с помощью других методов обследования;
— опухоли спинного мозга, позвонков, окружающих тканей;
— воспалительные заболевания позвоночника и спинного мозга;
— деформацию и стеноз позвоночного канала;
— изменения позвоночника при ряде системных заболеваний (болезнь Бехтерева, ревматоидный артрит и т.д.).
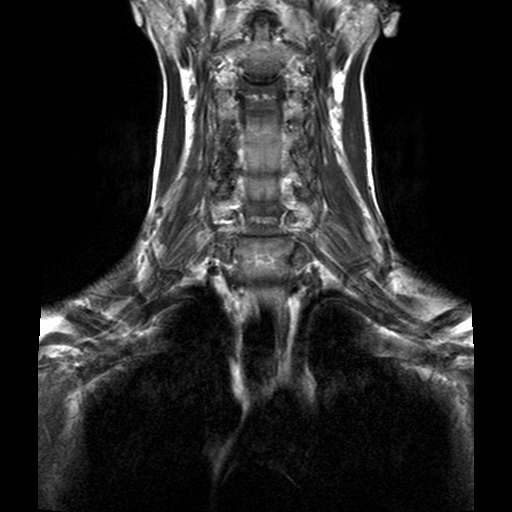
Показания к МРТ краниовертебральной области и шейного отдела позвоночника:
— грыжи межпозвонковых дисков, как проявление остеохондроза, являющиеся наиболее частой причиной болей в шейном отделе позвоночника с возможной иррадиацией в плечевые суставы, верхние конечности и голову;
— крупные грыжи дисков, оказывающие давление на спинной мог и нервные корешки, а также вызывающие ишемическое их поражение, что в свою очередь приводит к нарушениям чувствительности и двигательной функции верхних конечностей;
— опухоли шейного отдела позвоночника, в том числе вторичного (метастатического) характера;
— демиелинизирующие процессы (рассеянный склероз, острый рассеянный энцефаломиелит). В данном случае МРТ – единственный метод инструментальной диагностики демиелинизирующих заболеваний;
— травматические повреждения структур позвоночного канала, в том числе при отсутствии изменений на рентгенограмме. МРТ – метод выбора в диагностике травматических повреждений структур спинного мозга;
— воспалительные заболевания структур позвоночного канала, как специфического, так и неспецифического характера, неинфекционные воспалительные заболевания (болезнь Бехтерева, ревматоидный артрит, синдром Рейтера);
— острое нарушение спинального кровообращения, а также сосудистых мальформаций;
— гранулематозные, грибковые, паразитарные инфекция спинного мозга и других структур позвоночного канала; аномалии развития позвоночника.
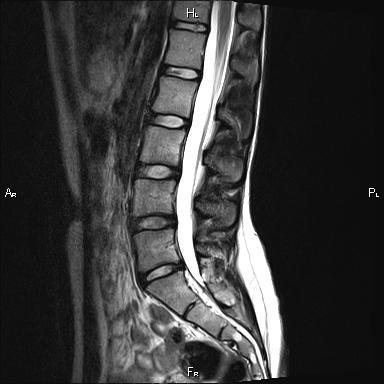
Выполнение МРТ пояснично-крестцового отдела позвоночника рекомендуется в процессе обследования пациента для выявления:
— изменений в кровеносных сосудах, ответственных за кровоснабжение спинного мозга и его оболочек — капиллярной, кавернозной, венозной и артериовенозной мальформации (изменения) сосудов спинного мозга, гемангиом спинного мозга и эпидурального пространства;
— грубых врожденных анатомических дефектов отдельных позвонков — расщепленный позвонок (спина бифида); спондилолистеза;
— остеохондроза в пояснично-крестцовом отделе позвоночного столба на любой стадии патологического процесса; приобретенных дефектов строения позвоночника – сакрализации последнего поясничного позвонка (его сращение с крестцом у взрослых пациентов) или люмбализации первого позвонка крестцового отдела (его отделения от крестцовой кости);
— протрузий и грыж межпозвоночных дисков независимо от их величины и направления смещения грыжевого выпячивания;
— травм позвоночника в этом отделе, обнаружения их ранних и поздних последствий – переломов, вывихов, нестабильности;
— опухолевых образований, исходящих из структурных элементов позвоночника доброкачественного или злокачественного характера, а также метастатических поражений позвонков;
— стеноза позвоночного канала и его вероятной причины;
— аутоиммунных и обменно-дистрофических воспалительных процессов в позвоночнике – болезни Бехтерева, спондилоартроза, спондилез;
— воспалительных процессов или изменений для них характерных в спинном мозге и оболочках, его окружающих. Выполнение МРТ дает возможность избежать проведения миелографии, ангиографии, люмбальной пункции – инвазивных исследований, которые могут доставлять больному неудобства, болезненных и требующих подготовки пациента.
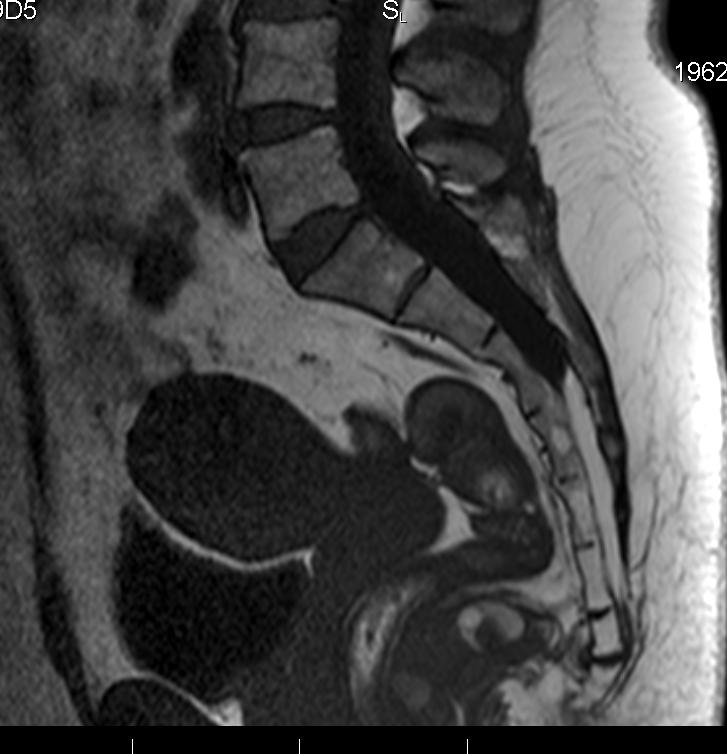 Магнитно-резонансная томография копчика, или крестцово-копчиковой области – это нелучевой метод диагностики, позволяющий получить информацию о состоянии нижней части позвоночника и мягких тканей, находящихся вокруг копчика и крестца. Чаще всего это исследование проводится по поводу травм и аномалий развития, так что оно нашло наибольшее применение в травматологии и хирургии.
Магнитно-резонансная томография копчика, или крестцово-копчиковой области – это нелучевой метод диагностики, позволяющий получить информацию о состоянии нижней части позвоночника и мягких тканей, находящихся вокруг копчика и крестца. Чаще всего это исследование проводится по поводу травм и аномалий развития, так что оно нашло наибольшее применение в травматологии и хирургии.Данную процедуру редко проводят изолированно; обычно копчик обследуют вместе с органами малого таза либо пояснично-крестцовым отделом позвоночника. Оптимальную область для исследования определяет лечащий врач.
Показания к МРТ копчиковой области:
— аномалии развития копчика и крестца: копчиковые кисты и ходы, люмбализация крестцовых позвонков;
— перелом копчика или травмы копчиковой области;
— подозрение на «синдром конского хвоста» (патология нервных корешков);
— опухоли соответствующей области, метастазы в крестец и копчик;
— жалобы на боли в области крестца и копчика, при нормальных результатах других исследований;
— нечеткие или сомнительные результаты других исследований;
— оценка динамики развития имеющегося заболевания копчика (динамики лечения);
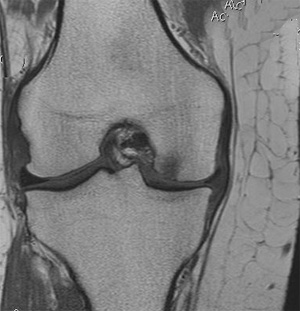 В сочетании с обычной рентгенографией, МРТ, как правило, является лучшим методом изучения крупных суставов организма, таких как колено.
В сочетании с обычной рентгенографией, МРТ, как правило, является лучшим методом изучения крупных суставов организма, таких как колено.МРТ коленного сустава обычно проводится для диагностики при следующих состояниях:
— боль в колене, слабость, отек или кровотечение в тканях сустава и вокруг сустава;
— повреждения хряща, мениска, связок или сухожилий;
— спортивные травмы колена, такие как растяжения связок, разрывы связок и сухожилий;
— переломы костей, которые могут быть не видны при рентгенографии или других методах визуализации;
— дегенеративные заболевания суставов (остеоартроз);
— накопление жидкости в коленном суставе;
— инфекции (например, остеомиелит);
— опухоли (первичные опухоли и метастазы) с вовлечением как костных, так и мягких тканей;
— при наличии ощущения нестабильности;
— снижение объема движений в коленном суставе;
— травмы коленной чашечки или боль в коленной чашке;
— осложнения, связанные с имплантированными хирургическими устройствами.
Врач может также назначить МРТ, для того чтобы определить необходимость в артроскопии коленного сустава или иной хирургической процедуры, а также в качестве контроля над результатами операции.
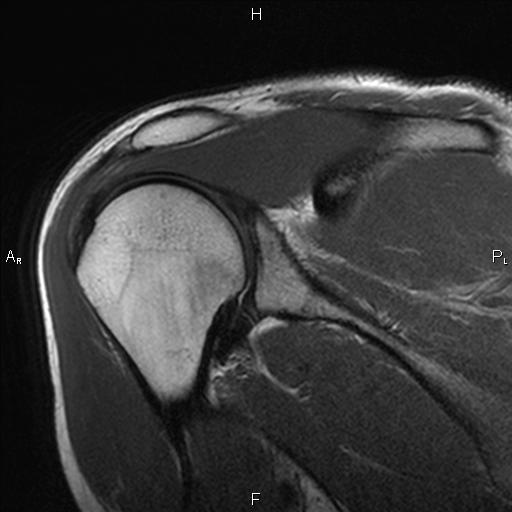 Магнитно-резонансная томография плечевого сустава позволяет на ранних стадиях выявить воспалительные и дегенеративные процессы, протекающие в хрящах, прилегающих мягких тканях и связках. При проведении МРТ не используется рентгеновского излучения, поэтому этот вид диагностики абсолютно безвреден для пациента.
Магнитно-резонансная томография плечевого сустава позволяет на ранних стадиях выявить воспалительные и дегенеративные процессы, протекающие в хрящах, прилегающих мягких тканях и связках. При проведении МРТ не используется рентгеновского излучения, поэтому этот вид диагностики абсолютно безвреден для пациента.Врач может назначить томографию при следующих показаниях:
— повреждение плечевого сустава;
— свежая травма плеча;
— отек тканей, скованность в при движениях в плече;
— нестабильность сустава;
— подозрение на повреждение капсульно-связочного аппарата, костно-травматические повреждения;
— хроническая боль в плече;
— аномалии развития;
— подозрение на скопление в суставе крови;
— привычный вывих (случившийся более 2 раз);
— неприятные ощущения, беспричинный хруст, блокирование движений;
— динамический контроль послеоперационных изменений сустава.
Что показывает МРТ плечевого сустава:
— остеоартроз плечевого сустава, дегенеративные изменения;
— бурсит, артрит (аллергический, ревматический, инфекционный и прочее);
— опухоли сустава, мягких тканей, определение степени их прорастания;
— плече-лопаточный периартрит (воспалительные заболевания окружающих сустав тканей;
— травматические и нетравматические нейропатии;
— остеохондропатии (болезнь Хасса);
— заболевания соединительной ткани, сопровождающиеся поражением сустава (системная красная волчанка и т.д.).
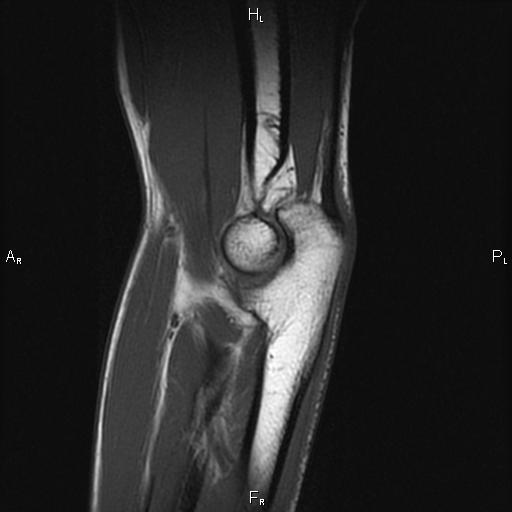
МРТ локтевого сустава позволяет диагностировать следующие состояния:
— абсцесс;
— бурсит локтя;
— перелом костей;
— ганглиозная киста;
— инфекция кости;
— травмы связок, сухожилий, или хряща;
— повреждения мышц;
— остеонекроз (аваскулярный некроз);
— опухоли, как костной ткани, так и мягких тканей;
— воспаление синовиальных оболочек (синовит);
— повреждения локтевого лучевого или срединного нервов;
— медиальный и латеральный эпикондилит;
— артриты и артрозы;
— наличие объемной массы в области локтевого сустава;
— патологические признаки, полученные при рентгенографии или КТ;
— болевой синдром с наличием рака в анамнезе;
— стойкий болевой синдром в локте или запястье резистентный к лечению;
— инфекции костей (остеомиелит);
— боли в костях и повышение температуры;
— перелом кости;
— снижение объема движений в локтевом суставе или эпизоды блокировки сустава;
— покраснение или отек в области запястья или локтевого суставов;
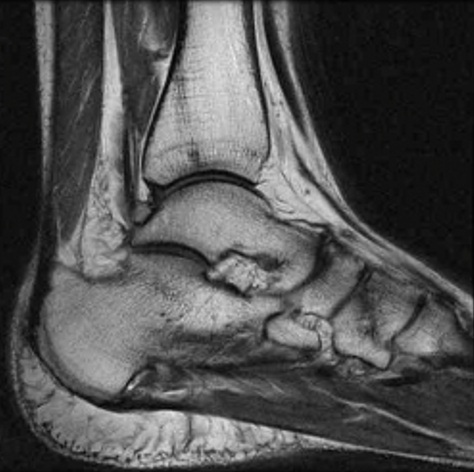 Магнитно-резонансная томография голеностопного сустава позволяет врачу-рентгенологу максимально точно визуализировать состояние мягких тканей, связок, костей, сухожилий в исследуемой зоне. Благодаря этому методу диагностики различные патологические изменения можно увидеть на ранних стадиях. При проведении МРТ не используется рентгеновского излучения, поэтому обследование абсолютно безвредно для пациента.
Магнитно-резонансная томография голеностопного сустава позволяет врачу-рентгенологу максимально точно визуализировать состояние мягких тканей, связок, костей, сухожилий в исследуемой зоне. Благодаря этому методу диагностики различные патологические изменения можно увидеть на ранних стадиях. При проведении МРТ не используется рентгеновского излучения, поэтому обследование абсолютно безвредно для пациента.Пациенту необходимо пройти обследование, если у него имеются следующие признаки заболеваний:
— болевые ощущения, отеки, нарушение подвижности в голеностопном суставе;
— подозрение на новообразования в области голеностопного сустава;
— застарелые травмы и воспалительные процессы, связанные с болями в стопе и голеностопе, контрактура голеностопного сустава;
— нестабильность в голеностопном суставе (постоянные подвывихи);
— гнойное воспаление;
— онемение в стопе;
— травмы голеностопа с повреждением костей и мягких тканей;
— также МРТ может понадобиться для уточнения результатов, полученных другими методами.
Что показывает МРТ голеностопного сустава:
— наличие новообразований в костях и мягких тканей;
— свежие и застарелые травматическое повреждение связок, сухожилий, костей;
— артрит;
— остеоартроз;
— асептический некроз;
— остеохондропатии (Болезнь Диаза);
— воспалительные и дегенеративные изменения сухожилий (тендиниты, теносиновиты, тендинозы);
— ганглиевые кисты;
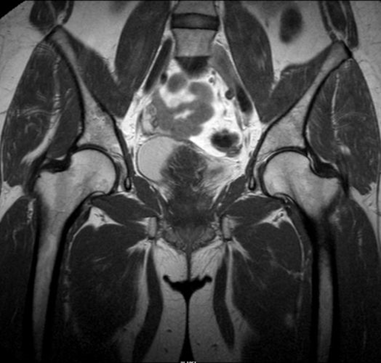
МРТ тазобедренного сустава часто назначается врачом для своевременного диагностирования:
— причин возникшего болевого синдрома;
— инфекционных заболеваний, в том числе остеомиелита;
— болезни Пертеса;
— переломов сустава, в том числе седалищной кости;
— доброкачественных и злокачественных опухолей тканей (мягкой или костной);
— травм верхней части костей бедра;
— эпифизеолиза головки бедренной кости;
— растяжения или разрывов связок, сухожилий;
— повреждения или разрыва суставной губы;
— ушибов и вывихов;
— патологий в тканях сустава с различных генезом, в том числе переходящего остеопороза;
— артрозов и артритов (ювенильного идиопатического);
— ревматоидный артрит;
— аваскулярного некроза, и пр.
— остеонекроза;
— объемного образования в области тазобедренного сустава;
— воспаления тазобедренного сустава;
— рака костей, первичного и метастатического;
— болезни Педжета;
— бурсита вертела;
— тендинита подвздошно-поясничной мышцы;
Также, МРТ тазобедренного сустава часто назначается врачом для планирования операции на тазобедренном суставе.
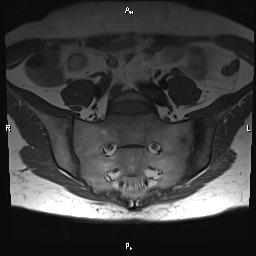 Магнитно-резонансная томография крестцово-подвздошных сочленений подходит для выявления на ранних стадиях болезни Бехтерева и ревматоидных полиартритов. Этот метод диагностики не использует рентгеновского излучения и поэтому абсолютно безопасен для пациента.
Магнитно-резонансная томография крестцово-подвздошных сочленений подходит для выявления на ранних стадиях болезни Бехтерева и ревматоидных полиартритов. Этот метод диагностики не использует рентгеновского излучения и поэтому абсолютно безопасен для пациента.Врач может назначить МРТ-обследование при следующих показаниях:
— подозрение на развитие анкилозирующего спондилоартрита и его частного проявления – сакроилиита;
— генетическая предрасположенность к болезни Бехтерева (её диагностика у родителей или родственников) или выделение у пациента гена HLA-B27;
— поставленный диагноз «остеохондроз», при котором болевой синдром не проходит в течение продолжительного времени и не снимается противовоспалительными препаратами, шейные и поясничные прострелы;
— воспалительные заболевания суставов нижних конечностей (особенно голеностопного);
— хронические боли в спине, приводящие к снижению работоспособности и трудностям в передвижении;
— уменьшение гибкости и подвижности позвоночника;
— травмы нижней части спины и костей таза.
Также обследование может быть назначено, чтобы увидеть в динамике течение уже диагностированной болезни Бехтерева или других ревматоидных артритов.
Что показывает МРТ крестцово-подвздошных сочленений:
— очаги воспалений в спинном мозге, позвоночных дисках и суставах;
— расширение суставной щели;
— образование костных разрастаний;
— очаги отложения кальция в суставно-связочном аппарате;
— травмы сустава;
— опухолевые процессы.